- 26 Mart 2026
Dermoid Kist Nedir?
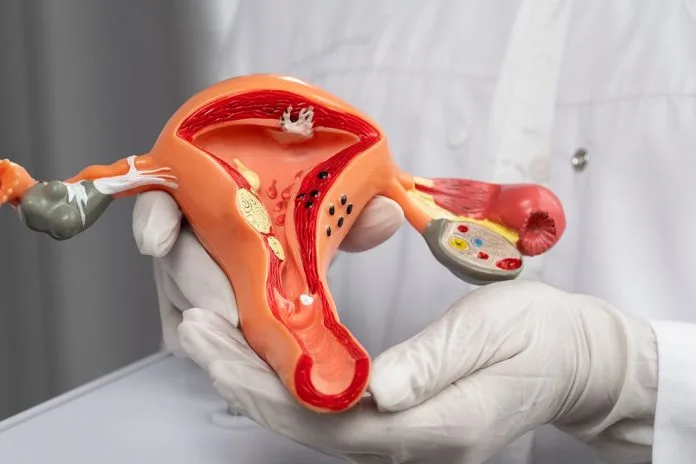
Dermoid Kist Neden Oluşur Dermoid kist, genellikle doğum sırasında oluşan ve embriyonik dokuların anormal gelişimi sonucu ortaya çıkan benign (iyi huylu) tümörlerdir. Bu kistlerin oluşumunda birkaç ana sebep bulunmaktadır: Embriyonik Doku Anomalileri: Dermoid kistlerin en yaygın oluşum nedeni, embriyonik gelişim sırasında teratoma adı verilen yapısal anormalliklerdir. Bu durum, deri, saç, diş ve diğer dokuların yanlış yerlerde gelişmesine neden olur. Genetik Etmenler: Ailede dermoid kist öyküsü olan bireylerde, bu kistlerin oluşma riski artış göstermektedir. Genetik yatkınlık, hastalığın gelişiminde önemli rol oynayabilir. Hormonal Faktörler: Özellikle kadınlarda hormonal dengenin etkisiyle dermoid kistlerin oluşumu tetiklenebilir. Hormonal bozukluklar, bu kistlerin büyümesini ve semptomlarının ortaya çıkmasını sağlayabilir. Dermoid kistlerin kesin oluşum mekanizması tam olarak anlaşılamamış olsa da, yukarıda belirtilen etmenler, kistlerin neden geliştiği konusunda önemli ipuçları sunmaktadır. Bu kistlerin erken teşhisi ve gerekli tedavi yöntemlerinin uygulanması, potansiyel komplikasyonların önlenmesine yardımcı olabilir. Over Dermoid Kisti Nedir? Belirtileri, Nedenleri ve Tedavi Yöntemleri Over dermoid kisti, kadınların yumurtalıklarında (overlerde) gelişen, genellikle iyi huylu olan bir tümör türüdür. Bu kistler, embriyonik dokulardan gelişir ve saç, cilt, diş, yağ gibi farklı dokuları içerebilir. Dermoid kistler, yumurtalıklarda en sık görülen tümörlerden biridir ve genellikle genç kadınlarda daha yaygındır. Over Dermoid Kisti Belirtileri Over dermoid kistleri genellikle belirti vermez ve rutin jinekolojik muayenelerde tesadüfen tespit edilir. Ancak kist büyüdüğünde veya komplikasyon geliştiğinde, aşağıdaki belirtiler ortaya çıkabilir: Alt karın bölgesinde ağrı veya rahatsızlık Karında şişlik veya dolgunluk hissi Adet düzensizlikleri Mide bulantısı veya kusma (özellikle kist büküldüğünde) İdrar veya bağırsak hareketlerinde zorluk Over Dermoid Kisti Neden Olur? Over dermoid kistlerinin kesin nedeni tam olarak bilinmemektedir. Ancak bu kistlerin embriyonik gelişim sırasında yanlış yerleşmiş hücrelerden oluştuğu düşünülmektedir. Dermoid kistlerin çoğu doğumdan itibaren mevcuttur ancak genellikle genç erişkinlik dönemine kadar fark edilmezler. Over Dermoid Kisti Tanısı Nasıl Konur? Dermoid kistlerin tanısında ultrasonografi (USG) en yaygın kullanılan yöntemdir. Ayrıca, manyetik rezonans görüntüleme (MRG) ve bilgisayarlı tomografi (BT) de kistin yapısını ve boyutunu belirlemek için kullanılabilir. Gerekirse kan testleri de yapılabilir. Over Dermoid Kisti Tedavi Yöntemleri Küçük ve semptom vermeyen dermoid kistlerin tedavi gerektirmeyebilir ve doktor tarafından düzenli aralıklarla izlenebilir. Ancak, büyük, hızlı büyüyen veya komplikasyon riski taşıyan kistlerin cerrahi olarak çıkarılması gerekebilir. Cerrahi genellikle laparoskopi (kapalı ameliyat) yöntemiyle yapılır, bu da iyileşme süresini kısaltır ve komplikasyon riskini azaltır. Dermoid Kist Tanısı İçin Yapılan Testler Dermoid kist tanısı koymak için çeşitli testler ve görüntüleme yöntemleri kullanılmaktadır. Bu testler, kistin varlığını doğrulamak ve karakteristik özelliklerini belirlemek açısından önemlidir. İşte dermoid kist tanısında kullanılan başlıca testler: Ultrasonografi: Dermoid kistlerin en yaygın olarak tanısında kullanılan ilk testlerden biridir. Ultrason, kistin boyutunu, şeklini ve içeriğini değerlendirmek için ses dalgalarını kullanır. BT (Bilgisayarlı Tomografi) Taraması: Kistin detaylı bir görüntüsünü elde etmek için BT taraması faydalıdır. Bu yöntem, kistin diğer dokularla olan ilişkisini anlamaya yardımcı olur. MR (Manyetik Rezonans) Taraması: Özellikle kafa veya omurgada yer alan dermoid kistlerin değerlendirilmesinde tercih edilir. MR, daha ayrıntılı görüntüleme sağlar ve kistin iç yapısını gösterir. Kan Testleri: Bazen dermoid kistlerin varlığını destekleyen belirli biyolojik belirteçlerin incelenmesi için kan testleri istenebilir. Ancak bu testler tek başına tanı koymada kullanılmaz. Bu testler, hekimlerin dermoid kistlerin varlığını ve özelliklerini anlamalarına yardımcı olmakta ve uygun tedavi planının hazırlanmasında önemli bir rol oynamaktadır. Dermoid Kist Türleri ve Özellikleri Dermoid kistler, içerdikleri yapı ve bulundukları konum itibariyle farklı türlere ayrılabilir. Aşağıda, Dermoid kistlerin başlıca türleri ve özellikleri açıklanmıştır: 1. Ovarian Dermoid Kist Bu tür kistler, yumurtalıklarda bulunan dermoid kistlerdir. Genellikle genç kadınlarda görülür ve içerdikleri saç, yağ, diş gibi dokularla tanınırlar. Ovarian dermoid kistlerin çoğu iyi huyludur, ancak bazı durumlarda cerrahi müdahale gerektirebilir. 2. Dermoid Kist (Sebase Kist) Bu kistler, genellikle cilt altında, yağ bezlerinin etrafında oluşur. Sebase kistler gibi görünseler de, içlerinde farklı hücre türleri ve dokular bulundurabilirler. Bu tür kistler, ciltte şişliklere neden olabilir. 3. Kafa Dermoid Kist Kafa dermoid kistleri, özellikle kafa derisi ve yüz bölgesinde bulunur. Doğumsal olarak oluşan bu kistler, genellikle doğum sonrası tespit edilir. İçerikleri genellikle epitel hücreleri ve yağ dokusudur. Dermoid kistlerin türlerine bağlı olarak, bulundukları konuma ve içerdikleri materyallere göre semptomlar değişkenlik gösterebilir. Bu nedenle, doğru tanı ve tedavi süreci için uzman bir doktora başvurmak önemlidir. Dermoid Kist Tedavi Yöntemleri Dermoid kistlerin tedavi yöntemleri, kistin boyutuna, konumuna ve belirtilerine bağlı olarak değişiklik gösterebilir. Genel olarak, dermoid kistlerin sağlıklı bir şekilde yönetimi için aşağıdaki yöntemler uygulanabilir: Cerrahi Müdahale En yaygın ve etkili tedavi yöntemi cerrahi müdahaledir. Dermoid kistlerin ameliyatla çıkarılması, genellikle kistin tamamen temizlenmesini sağlar ve nüks riskini minimize eder. Ameliyat, genel anestezi altında gerçekleştirilir ve kistin boyutuna bağlı olarak laparaskopik veya açık cerrahi yöntemlerle yapılabilir. İzleme ve Gözlem Bazı durumlarda, küçük ve belirti vermeyen dermoid kistlerin sadece izlenmesi yeterli olabilir. İzleme yönteminde, doktor düzenli aralıklarla kistin büyüklüğünü ve durumunu kontrol eder. Eğer kist büyümeye başlarsa veya belirtiler görülürse, cerrahi müdahaleye başvurulur. Diğer Yöntemler Dermoid kistlerin tedavisinde çeşitli alternatif ve tamamlayıcı yöntemler, doktor önerisiyle destekleyici bir yaklaşım olarak kullanılabilir. Ancak, bu yöntemlerin etkinliği konusunda bilimsel kanıt sınırlıdır. Sonuç olarak, dermoid kistlerin tedavi yöntemleri, hastanın genel sağlık durumu, kistin özellikleri ve doktorun önerileri doğrultusunda belirlenmelidir. Erken teşhis ve müdahale, komplikasyon risklerini azaltacak ve hastanın yaşam kalitesini artıracaktır. Dermoid Kist Sonrası Bakım ve İzlem Dermoid kist ameliyatı sonrasında, hastaların bakım ve izlem süreçleri oldukça önemlidir. Bu süreç, iyileşme sürecini desteklemek ve komplikasyon riskini en aza indirmek için kritik bir adımdır. İşte dikkat edilmesi gereken bazı noktalar: Yaraların Bakımı Ameliyat sonrası yaranın bakımını ihmal etmemek gerekir. Cerrahın önerilerine göre, yaranın temizliği ve pansuman değişiklikleri düzenli olarak yapılmalıdır. Yara alanının enfeksiyon riskine karşı korunması çok önemlidir. Ağrı Yönetimi Hastalar genellikle ameliyat sonrası ağrı hissedebilir. Bu durum normaldir, ancak ağrı kontrolü için doktorun önerdiği ağrı kesicilerin düzenli kullanımı ve gerektiğinde dinlenme süresi sağlanmalıdır. Özellikle ilk günlerde aşırı fiziksel aktiviteden kaçınılması önerilir. Kontrol Randevuları Ameliyat sonrasında düzenli kontrol randevularına gitmek, iyileşme sürecinin takibi açısından önemlidir. Bu kontroller, olası komplikasyonların erken teşhis edilmesine yardımcı olur ve doktorun iyileşmeyi değerlendirmesi için gereklidir. Belirtilerin Takibi Ameliyat sonrası herhangi bir anormal belirti, özellikle ateş, aşırı şişlik veya kanama durumları gözlemlenirse hemen doktora danışılmalıdır. Bu tür belirtiler, komplikasyonların işareti olabilir. Dermoid Kist Hakkında Sık Sorulan Sorular Dermoid kist, birçok kişi için ilginç ve merak uyandıran bir konudur. İşte dermoid kist hakkında sıkça sorulan bazı sorular ve bunların